IMPORTANTE
- Los Valores dependen del Programa y Plan de Isapre.
- Tanto Isapre como Fonasa son atendidos por nivel 1.
- Particular: $70.000 por 10 sesiónes, y las formas de pago son: Credito, Cheques (Post-fechados), efectivo en 2 pagos cada 5 sesiónes.
TRATAMIENTOS KINESICOS MÁS COMUNES
Artrosis
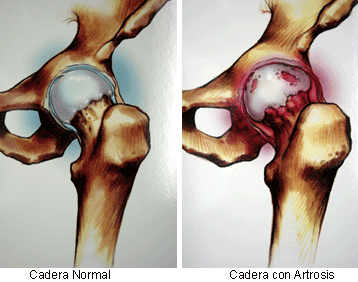 żQué es la artrosis?
żQué es la artrosis?Es un proceso degenerativo que produce daño progresivo en el cartílago de las articulaciones y desintegración de sus superficies óseas.
żCuáles son las causas?
El cartílago está formado por células especializadas (llamadas condrocitos) y una matriz intercelular, producida por dichas células, formadas por fibrillas de colágeno embebidas en ácido hialurónico. De las fibrillas de colágeno dependen las características biomecánicas del cartílago. El ácido hialurónico es el responsable de conferir elasticidad al cartílago y capacidad para soportar grandes pesos. En la artrosis primaria la causa es la alteración en la función normal de los condrocitos. La degeneración de los condrocitos provoca también la liberación de enzimas, que generan inflamación. En la artrosis secundaria el factor que inicia este círculo vicioso de destrucción y degeneración del cartílago suele ser alguna enfermedad (infección, enfermedad de Paget), heridas, traumatismos o el abuso de alguna articulación.
SÍNTOMAS de la artrosis
Las manifestaciones de artrosis son generalmente graduales y afectan principalmente a las articulaciones que deben soportar mayores pesos. Es común que afecte a las articulaciones de los dedos y las vértebras (cervicales y lumbares principalmente).
En estados más avanzados, la enfermedad se presenta con dolor y cierto grado de rigidez que mejora cuando se pone en movimiento la articulación afectada. Desde el punto de vista clínico y radiológico, la etapa más avanzada de la enfermedad revela, además de dolor y rigidez, una notoria deformación de la articulación.
Es muy importante realizar el diagnóstico diferencial en función de las causas que originan la artrosis, porque de esto dependerá el tratamiento.
TRATAMIENTOS Y RECOMENDACIONES para la artrosis
Cabe mencionar que actualmente el tratamiento farmacológico específico de las artropatías degenerativas ha evolucionado notablemente, aunque los resultados son dudosos.
Para aliviar el dolor, se puede recurrir a analgésicos o antiinflamatorios no esteroides (aspirina, ibuprofeno, etc.).
En casos puntuales, puede hacerse un tratamiento local con corticosteroides en la articulación afectada. Se recomienda mantener la movilidad de las articulaciones con ejercicios que además tonifiquen los músculos de la zona. La aplicación de calor también es útil para aliviar el dolor que provoca la artrosis. Si los dolores son muy importantes y no pueden controlarse con medicamentos, se debe recurrir a la cirugía.
Alteraciones de la Columna
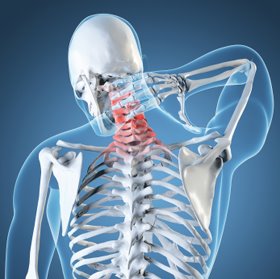 CERVICALGIAS
CERVICALGIASLas cervicalgias son dolores en la región posterior del cuello. Se tratan principalmente de algias de origen óseo o articular que afectan a la musculatura cervical. Éstas se puede presentar de varias maneras:
- Dolor aislado.
- Dolor irradiado a los brazos y/o cabeza.
- Dolor acompañado de vértigos.
Normalmente en un periodo de seis semanas se suelen curar, pero en un 10%-15% de los casos se vuelven crónicas.
żPorqué se producen?
1.Se pueden producir tras sufrir ciertas patologías (inflamatorias, infecciosas, tumorales, tras un traumatismo,...).
2.Suelen estar relacionadas con el deterioro estructural y con la artrosis de la columna cervical, ya que causan desequilibrios tanto estáticos como musculares.
3.Los problemas psicosomáticos como la depresión y la ansiedad pueden influir en el desarrollo de las cervicalgias.
Existen otros factores que se suelen asociar a este tipo de dolores:
- Obesidad.
- Alteraciones en la columna lumbar.
- Alteraciones en la articulación glenohumeral.
- Tabaquismo.
żDe qué depende el tratamiento?
En general, el objetivo del tratamiento es aliviar el dolor, evitar que se cronifique y evitar las posibles recidivas. Pero antes de aplicar el tratamiento, hay que valorar en cada paciente la intensidad del dolor y la discapacidad que este produce ya sea porque limita la movilidad o porque tiene disminuida la fuerza muscular.
Tratamiento
El tratamiento no sólo consiste en las medidas terapéuticas que son aplicadas por el sanitario, si no que incluye medidas educativas que hay que enseñar al individuo. Estas medidas consisten en:
- Enseñar al paciente a identificar y limitar la sobrecarga mecánica.
- Consejos ergonómicos.
- No realizar trabajos monótonos con movimientos repetidos y en una postura mantenida.
- Enseñar al paciente a autoaplicarse en el domicilio ciertas terapias(termoterapia) y a realizar autoestiramientos.
-------------------------------------
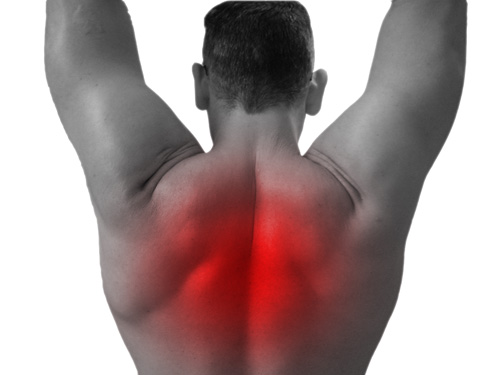 LA DORSALGIA
LA DORSALGIAEs el dolor padecido en la columna vertebral, en la zona dorsal, es decir en la zona media de la espalda, entre la zona cervical y la zona lumbar que es el espacio recorrido por las 12 vertebras dorsales.
La característica anatómica más importante de la zona dorsal de la espalda es la disposición de las costillas a izquierda y derecha de cada una de las 12 vertebras dorsales, formando junto con el esternón en la zona anterior o torso la caja torácica, y reduce los movimientos o la movilidad de la columna vertebral en esta zona del cuerpo.
Dorsalgia: Síntomas
Los síntomas más característicos de las dorsalgias son los que señalamos a continuación:
- Se nota en la espalda una sensación de carga y de pesadez.
- El dolor va en aumento sobre todo cuando se está por tiempo prolongado en una misma postura.
- Puede limitar el movimiento en la zona dorsal de la espalda.
Dorsalgia: Causas
- Infecciones: Se diagnostican a través de análisis de sangre, cultivos de gérmenes, y pruebas de radio diagnosis.
- Las hernias discales: las hernias de disco dorsales no son de las más frecuentes y normalmente si existen se producen a partir de la octava vertebra dorsal. Normalmente requieren de un tratamiento de urgencia debido a su severidad y pueden llegar a requerir cirugía.
- Aplastamientos vertebrales: la pérdida de altura de la vértebra puede producirse por aplastamiento vertebral. Su origen puede ser la osteoporosis, toma de corticoides prolongada, alcoholismo, diabetes, o verse derivadas de procesos malignos como por ejemplo tumores.
- Otros casos de dorsalgias pueden producirse por giros bruscos del tronco o por episodios de tos que afectan a las articulaciones costo-vertebrales. Es frecuente también que después de una exposición al frío, en personas que se quedan dormidas sin taparse o se exponen al aire acondicionado, se produzca una dorsalgia.
Se calcula que el 20% de todas las consultas reumatológicas y traumatológicas son por dorsalgias crónicas. Los menos frecuentes están en relación con tumores malignos que han metastatizado en las vértebras a este nivel. Los reumatismos inflamatorios, la espondilitis anquilosante, las escoliosis o cifosis, y la artrosis tan frecuente que se encuentra en dos de cada tres personas mayores de 30 años, derivadas de múltiples factores como la actividad forzada laboral y deportiva, a causas de las presiones por escoliosis, falta de circulación por el sedentarismo, etc.
Existen también una serie de causas como los problemas pulmonares, cardiacos, úlcera duodenal de estómago, páncreas o vesícula, y que dan tanto síntomas agudos como crónicos que pueden producir dorsalgias.
Además, debido al estres en la vida cotidiana hay dorsalgias provocadas por conflictos de vida familiar, laboral o social mezclado con cuadros de depresión y ansiedad u otros factores psicológicos.
Dorsalgia: Tratamiento
Como en cualquier enfermedad, en la dorsalgia hay que averiguar la causa que la ha producido, y en primer lugar, habría que atender a causas de tipo emocional que fuesen productoras de tensión a través de la expresión en el físico. Una vez que se haya detectado que la causa es emocional se deberá trabajar en la recuperación del sistema nervioso y la potenciación del mismo a través del sacro-craneal. Después parece indicado seguir el tratamiento con trabajo de tejidos blandos de la zona dorsal y zonas relacionadas a través de un trabajo de planos.
Es indicado en esta fase el tratamiento practicado por medio del masaje. Es muy importante también el trabajo en la zona articular dentro de la los márgenes que nos permita la dorsalgia a tratar ya que con ello se conseguirá un aumento de la movilidad.
La últimas recomendaciones en cuanto al tratamiento y prevención de la dorsalgia es que el paciente aprenda y aplique técnicas para mejorar la higiene postural de la columna y técnicas para aumentar la movilidad articular de la columna.
-------------------------------------
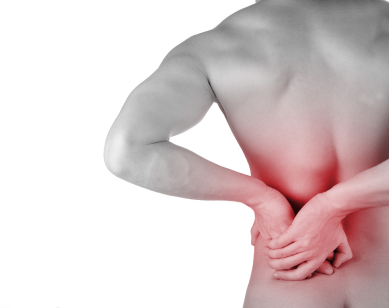 El lumbago o lumbalgia
El lumbago o lumbalgiaSe caracteriza por un dolor en la zona baja de la espalda (zona lumbar), causado por afección de alguna de las estructuras de esta zona: vértebras, discos intervertebrales, músculos o ligamentos. La lumbalgia puede ser aguada si el dolor dura unos días o crónica si permanece más de 3 meses.
Causas: tensión muscular, desgarros musculares y ligamentosos, hernias o potrusión del disco intervertebral, artritis o artrosis son las causas más frecuentes del lumbago. Estas afecciones las suele propiciar la mala forma física o inactividad, los trabajos que sobrecargan la zona lumbar, estar demasiado tiempo de pie o sentado o hacer movimientos indebidos de forma brusca (sobre todo giros).
Síntomas: dolor en la zona (se suele agravar al andar), irradiación del dolor a zonas inferiores, contracturas musculares y limitación de la movilidad. Si los síntomas son fuertes y se complementan con fiebre es importante acudir al médico lo antes posible.
Tratamiento: cuando es aguda lo normal es tener reposo en cama durante uno o dos días. Para calmar el dolor los antiinflamatorios y analgésicos recetados por el médico vendrán muy bien.
En cuanto al tratamiento fisioterapeútico: masajes, electroterapia analgésica, calor, osteopatía y técnias en general que reduzcan el dolor y mejoren la situación del paciente. Cuando se supera la fase aguda se recomienda una tabla de ejercicio para tonificar la zona lumbar.
Prevención de reaídas: Usar calzado con poco tacón, sillas y mesas ergonómicas, evitar estar sentado o de pie durante periodos prolongados, dormir de medio lado con una almohada entre las piernas o evitar la obesidad son algunas medidas de prevención para no recaer.
Y lo más importante, ante cualquier indicio que indique lumbalgia no realice trabajos que comprometan la espalda y acuda a su médico, él sabra perfectamente diagnosticarle y tratarle.
-------------------------------------
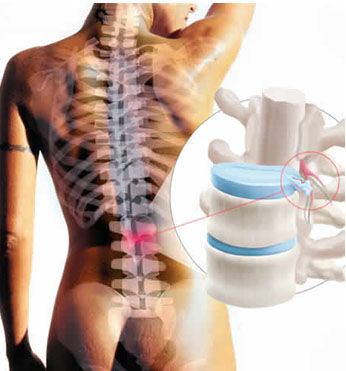 Hernias
HerniasUna hernia comúnmente se denomina ruptura, ocurre cuando la capa exterior se debilita , deforma y distiende.
La cubierta interna presiona a través de las aperturas y forma un abultamiento o protrusión llamada saco herniario.
Entonces órganos tales como las asas intestinales o tejidos abdominales como el epiplón, pueden deslizares desde su posición original hasta el saco herniario. El compartimiento mas grande de el cuerpo humano es la cavidad abdominal, que es donde ocurre la mayoría de las hernias. Cualquier parte de la pared abdominal puede romperse.
Las zonas cercanas a los orificios inguinales naturales son particularmente susceptibles para formar hernias inguinales y crurales.
Las hernias umbilicales se presentan en el ombligo, las hernias incisionales se producen en viejas heridas quirúrgicas.
Las hernias pueden sucederle a cualquier persona y a cualquier edad. Las hernias de los niños son casi siempre congénitas y el resultado de la debilidad de la pared en el nacimiento.
En los adultos la mayoría son adquiridas, las paredes se van debilitando a través de lo años. Los órganos intra-abdominales continúan presionando sobre el saco herniario produciendo aumento en el tamaño de la hernia con el tiempo. La hernia hiatal se produce en el punto que el esófago cruza el diafragma, este sitio se denomina hiato, cuando este orificio es más grande de lo habitual, permite que el estomago emigre al tórax y se acompaña de reflujo gastro-esofágico.
Síntomas:
Abultamiento debajo de la piel, dolor con el esfuerzo, la tos, el pujo y el estiramiento. Cuando una hernia aparece solo puede crecer, aumentar de tamaño y eventualmente resultar una complicación potencialmente seria.
Los contenidos del saco herniario pueden deslizares con facilidad hacia su sitio original, no hay peligro inmediato.
Sin embargo el tratamiento ideal es la corrección quirúrgica. Cuando los contenidos del saco no pueden regresar a su lugar, esta es llamada hernia no reductible. En este caso, el intestino o el tejido pueden quedar atrapado o encarcelado y puede interrumpir seriamente su digestión.
Si el intestino es estrangulado, el asa intestinal morirá eventualmente y se vuelve gangrenoso, por que su suplemento sanguíneo a sido cortado.
Creando una obstrucción intestinal que puede poner en peligro su vida. Es necesario una cirugía de urgencia para corregir la obstrucción y reparar la hernia.
Es importante visitar al médico cuando sospeche que tiene hernia, para el diagnóstico adecuado antes de que los problemas se desarrollen en serias complicaciones. Las hernias se diagnostican con un examen físico, algunas no hacen protrusión y son mas difíciles de diagnosticar.
Las razones principales por las que indicamos la cirugía tan pronto como se diagnostican las hernias son:
- Dolor o malestar.
-Hernias que pueden estar en un riesgo más alto de complicaciones.
- Encarcelamiento (el contenido de la hernia se atrapa dentro de la pared de la hernia).
-Estrangulación (el contenido de la hernia pierde su irrigación sanguínea debido al encarcelamiento prolongado).
-Las hernias no curan por si mismas, crecen con el tiempo, aumentando la posibilidad de una estrangulación.
El mejor tratamiento es el quirúrgico. Es mejor operase en forma electiva que de urgencias.
En la cirugía laparoscópica su cirujano puede ver dentro de su cuerpo mientras ejecuta la cirugía, por pequeñas incisiones, con mínimo dolor , rápida recuperación y excelentes resultados cosméticos, la reparación se ejecuta libre de tensión y colocación de malla.
Tendinitis
 żQué es?
żQué es?Consiste en la irritación e inflamación del tendón, estructura que une el músculo con el hueso. Aunque puede afectar a cualquier tendón, es más frecuente en la muñeca y en los dedos de las manos.
Causas
Entre las causas de la tendinitis se encuentran los movimientos repetitivos, las lesiones por sobrecarga de la articulación o ciertas enfermedades sistémicas, como la diabetes o la artritis reumatoide. Otra posible causa es la edad, ya que conforme pasan los años los tendones pierden elasticidad.
Síntomas de Tendinitis
- Dolor al mover la articulación en la que se encuentra el tendón afectado.
- Dificultades para mover la articulación.
- Inflamación.
Tipos de Tendinitis
Entre las alteraciones de los tendones más frecuentes se incluyen las siguientes:
- Epicondilitis lateral (conocida popularmente como codo de tenista): enfermedad producida por la tensión continua sobre los músculos y los tendones extensores del antebrazo, que tienen su origen en el codo.
- Epicondilitis medial (codo de golfista, codo del tenista directo o codo de neisbolista): enfermedad en la que la flexión forzada de la muñeca puede dañar los tendones que se insertan en el codo.
- Tendinitis del manguito de los rotadores: patología de los hombres que se caracteriza por la inflamación de la cápsula del hombro y de los tendones relacionados.
- Tenosinovitis de DeQuervain: es el tipo mas frecuente de tenosinovitis, que consiste en la inflamación de la vaina tendinosa de los tendones del pulgar.
Dedo en resorte o pulgar en resorte: tenosinovitis en la que la vaina del tendón se inflama y se engrosa, impidiendo así que la persona puede extender o flexionar sin dificult el dedo o el pulgar afectados, El dedo o el pulgar pueden bloquearse o "dispararse" repentinamente.
Diagnósticos<
El diagnóstico se hace mediante un examen físico en el que se localiza la zona afectada guiándose por el dolor, la hinchazón y el calor en la piel que recubre el área sensible. No son necesarias pruebas radiológicas, que sólo se realizan para descartar otras patologías.
Tratamientos
El objetivo es reducir el dolor y la inflamación, lo que puede conseguirse inmovilizando con férulas o yeso la articulación afectada, administrando antiinflamatorios no esteroideos (aspirina o ibuprofeno) o inyecciones de esteroides. La aplicación de frío y calor también puede aliviar.
Una vez controlados los síntomas se puede iniciar la rehabilitación y fisioterapia para fortalecer el músculo y mejorar el funcionamiento del tendón, con el fin de evitar la reincidencia o la rotura del tendón.
Kinesioterapia Pre y Post Operatoria
En todos los procesos quirúrgicos realizados en tórax y abdomen se afecta la mecánica ventilatoria, hecho que favorece la aparición de complicaciones respiratorias en el postoperatorio. La kinesioterapia tendrá como objetivo la prevención y el tratamiento, de las posibles complicaciones que puedan presentarse.
Los cambios en la mecánica ventilatoria empiezan a producirse en el momento en que el enfermo es anestesiado y se inicia la intervención quirúrgica. La inmovilidad, la debilidad muscular y el dolor provocan una disminución de los volúmenes pulmonares; la respiración es superficial, lo que favorece la acumulación de secreciones, con lo que aumenta el riesgo de presentar complicaciones.
Las complicaciones respiratorias más frecuentes son: atelectasia, neumonía, derrame pleural, neumotórax, paresia diafragmática.
Otras complicaciones causadas por la inmovilidad y el reposo en cama son la formación de fenómenos tromboembólicos y el síndrome de fatiga postoperatorio, el que se caracteriza por una disminución del rendimiento físico acompañado de un aumento de la percepción de esfuerzo frente a la verticalización corporal.
Pre Operatorio
La kinesioterapia preoperatorio tendrá como objetivo detectar al paciente con riesgo respiratorio y conseguir su colaboración ofreciéndole una buena información y un entrenamiento adecuado preparándolo para enfrentar el quirófano en las mejores condiciones posibles.
Post Operatorio
La kinesioterapia postoperatorio tendrá como objetivo recuperar la capacidad pulmonar y funcional del paciente. Mejorando el rendimiento físico del paciente y la tolerancia al ejercicio para lograr un desempeño similar al preoperatorio.
Los cambios en la mecánica ventilatoria empiezan a producirse en el momento en que el enfermo es anestesiado y se inicia la intervención quirúrgica. La inmovilidad, la debilidad muscular y el dolor provocan una disminución de los volúmenes pulmonares; la respiración es superficial, lo que favorece la acumulación de secreciones, con lo que aumenta el riesgo de presentar complicaciones.
Las complicaciones respiratorias más frecuentes son: atelectasia, neumonía, derrame pleural, neumotórax, paresia diafragmática.
Otras complicaciones causadas por la inmovilidad y el reposo en cama son la formación de fenómenos tromboembólicos y el síndrome de fatiga postoperatorio, el que se caracteriza por una disminución del rendimiento físico acompañado de un aumento de la percepción de esfuerzo frente a la verticalización corporal.
Pre Operatorio
La kinesioterapia preoperatorio tendrá como objetivo detectar al paciente con riesgo respiratorio y conseguir su colaboración ofreciéndole una buena información y un entrenamiento adecuado preparándolo para enfrentar el quirófano en las mejores condiciones posibles.
Post Operatorio
La kinesioterapia postoperatorio tendrá como objetivo recuperar la capacidad pulmonar y funcional del paciente. Mejorando el rendimiento físico del paciente y la tolerancia al ejercicio para lograr un desempeño similar al preoperatorio.
Atrofia Muscular, Post Yeso
La atrofia muscular se refiere a la pérdida o desgaste del tejido muscular a causa de algún tipo de enfermedad o por inactividad.
Nombres alternativos
- Desgaste muscular
- Desgaste
- Atrofia de los músculos
Consideraciones generales
Existen dos tipos de atrofia muscular.
La atrofia por inactividad ocurre por una falta de ejercicio físico. En la población general, la mayoría de los casos de atrofia muscular son ocasionados por dicha inactividad. Las personas que tienen trabajos sedentarios, que padecen afecciones médicas que limitan el movimiento o que tengan una disminución en los niveles de actividad pueden perder tono muscular y desarrollar atrofia. Este tipo de atrofia puede ser reversible con el ejercicio vigoroso.
Las personas que están postradas en una cama pueden sufrir un desgaste muscular significativo. Los astronautas, libres de la fuerza gravitacional de la tierra, pueden desarrollar una disminución del tono muscular y descalcificación ósea pocos días después de la ingravidez.
El tipo más grave de atrofia muscular es la atrofia neurógena, que ocurre cuando hay una lesión o enfermedad en un nervio. Este tipo de atrofia muscular tiende a ocurrir más repentinamente que la atrofia por inactividad.
Algunos ejemplos de enfermedades que afectan los nervios que controlan los músculos serían: poliomielitis (polio) , esclerosis lateral amiotrófica (ALS o enfermedad de Lou Gehrig) y síndrome de Guillain-Barre.
Incluso la atrofia muscular menor ocasiona usualmente algo de pérdida de movilidad o de fuerza.
Causas comunes
Algo de atrofia se presenta normalmente con el envejecimiento. Otras causas pueden abarcar:
- Esclerosis lateral amiotrófica (ALS o enfermedad de Lou Gehrig)
- Quemaduras
- Neuropatía diabética
- Síndrome de Guillain-Barre
- Lesión
- Terapia prolongada con corticosteroides
- Inmovilización prolongada
- Distrofia muscular
- Osteoartritis
- artritis reumatoidea
- Neuropatía periférica
- Poliomielitis
- Lesión de la médula espinal
- Accidente cerebrovascular
Nombres alternativos
- Desgaste muscular
- Desgaste
- Atrofia de los músculos
Consideraciones generales
Existen dos tipos de atrofia muscular.
La atrofia por inactividad ocurre por una falta de ejercicio físico. En la población general, la mayoría de los casos de atrofia muscular son ocasionados por dicha inactividad. Las personas que tienen trabajos sedentarios, que padecen afecciones médicas que limitan el movimiento o que tengan una disminución en los niveles de actividad pueden perder tono muscular y desarrollar atrofia. Este tipo de atrofia puede ser reversible con el ejercicio vigoroso.
Las personas que están postradas en una cama pueden sufrir un desgaste muscular significativo. Los astronautas, libres de la fuerza gravitacional de la tierra, pueden desarrollar una disminución del tono muscular y descalcificación ósea pocos días después de la ingravidez.
El tipo más grave de atrofia muscular es la atrofia neurógena, que ocurre cuando hay una lesión o enfermedad en un nervio. Este tipo de atrofia muscular tiende a ocurrir más repentinamente que la atrofia por inactividad.
Algunos ejemplos de enfermedades que afectan los nervios que controlan los músculos serían: poliomielitis (polio) , esclerosis lateral amiotrófica (ALS o enfermedad de Lou Gehrig) y síndrome de Guillain-Barre.
Incluso la atrofia muscular menor ocasiona usualmente algo de pérdida de movilidad o de fuerza.
Causas comunes
Algo de atrofia se presenta normalmente con el envejecimiento. Otras causas pueden abarcar:
- Esclerosis lateral amiotrófica (ALS o enfermedad de Lou Gehrig)
- Quemaduras
- Neuropatía diabética
- Síndrome de Guillain-Barre
- Lesión
- Terapia prolongada con corticosteroides
- Inmovilización prolongada
- Distrofia muscular
- Osteoartritis
- artritis reumatoidea
- Neuropatía periférica
- Poliomielitis
- Lesión de la médula espinal
- Accidente cerebrovascular
Desgarros Musculares
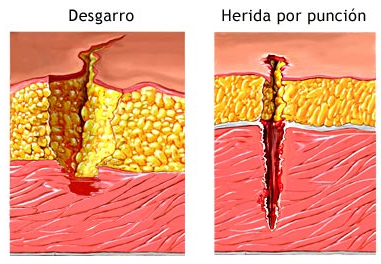 żQué son?
żQué son?Son roturas del tejido muscular, más o menos extensas (la gravedad depende del área afectada). Puede ocurrir en cualquier músculo, pero de cara a la práctica de las artes marciales, la bestia negra en todas aquellas en las que se dán patadas altas es la rotura de los musculos de la cara interna del muslo (el famoso estirón). En la figura se muestran los musculos candidatos más probables a sufrir roturas. En cuanto a disciplinas, los practicantes de Karate, Tae Kwon Do, y estilos similares son los más propensos.
Síntomas
Dolor repentino, agudo e intenso (cualquiera que lo haya sufrido alguna vez lo identifica inmediatamente: parece una puñalada), localizado en un punto muy concreto. Desde el momento en que se produce resulta muy doloroso, cuando no imposible, hacer cualquier movimiento con ese músculo.
En los casos leves (roturas pequeñas), el dolor es la única señal. En casos más graves (desgarro de todo un músculo), se produce también un hematoma bastante aparatoso, debido a la hemorragia interna. Si el dolor es muy intenso puede aparecer un componente de shock, con mareo y sudor frío, pero esto es menos frecuente.
QUE LOS CAUSA
Causas directas:
Las causas generales son contracciones violentas del músculo, o estirones súbitos y bruscos. También se puede producir cuando se somete a éste a una carga excesiva cuando está fatigado o no se ha calentado lo suficiente. Los músculos que han sufrido recientemente lesiones de cualquier tipo, que aún no están curadas del todo, tienen también bastantes posibilidades de sufrir una rotura. Causas externas, como golpes o caidas, también pueden originar esta lesión.
Causas indirectas:
La sudoración origina pérdida de líquidos y sales en el organismo. Los músculos van perdiendo elasticidad al perder hidratación, por lo que tras un ejercicio prolongado aumentan las probabilidades de sufrir tirón.
Otro factor que aumenta las posibilidades es tener agujetas. Si no se calienta lo suficiente como para "fundirlas", el musculo tiene en su interior pequeños cristales de ácido láctico, lo que en la práctica resulta como tener alfileres dentro del músculo. Un movimiento que en condiciones normales (músculo sin agujetas) no causaría problemas, puede hacer que estos cristales corten pequeños haces de fibras. Puede ocurrir en todo el cuerpo, pero principalmente lo sufren los abdominales inferiores (en especial, al día siguiente de una sesión particularmente intensa de flexiones).
En Artes Marciales:
Lo dicho anteriormente se refiere a roturas musculares en general, y pueden suceder en cualquier músculo del cuerpo. Referente a los músculos de las piernas antes indicados, hay dos causas principales:
- Mal entrenamiento de la elasticidad.
- Intentar dar patadas laterales o circulares lo más alto posible, sin tener en cuenta nuestras limitaciones físicas.
Esto se explica con más detalle al final de la página, al hablar de la prevención y lo que no se debe hacer.
La prevención: Cómo evitar que nos ocurra
Los momentos más delicados son al comienzo y al final de las clases. Al principio, porque el músculo aún no se ha calentado lo suficiente. Al final, porque el cansancio y la deshidratación pasan factura.
Siempre hay que calentar bien antes de comenzar el entrenamiento. Y no se deben practicar patadas circulares o laterales justo después de calentar. Conviene empezar con otras técnicas para que el movimiento lleve a los músculos al punto óptimo.
En frio, no se debe intentar lanzar patadas de estos tipos buscando la mayor altura posible. Además, eso de buscar "patear la cara del contrario" debe reservarse para el gimnasio, para pulir la técnica y aumentar el control y el equilibrio. En una situación de defensa personal callejera, es más práctico limitarse a patear rodillas (¡y más efectivo!). No tiene sentido dejar K.O. al agresor rompiendose una pierna.
Un fallo común entre novatos es que después de practicar elongaciones (entrenamiento de elasticidad, normalmente hecho al final de las clases), y asombrados por tener las piernas abiertas casi 180º, cuando se levantan piensan: "voy a patear, a ver hasta donde llega la patada, ¡tiene que quedar de cine!". Lo que queda de cine es el aullido de dolor que lanzan al rasgarse los músculos del muslo. Una cosa es ir abriendo las piernas milímetro a milímetro, durante varios minutos, y otra patear de golpe. Además, después del estiramiento forzado mientras se hacen elongaciones, el músculo está más frágil que un papel de fumar.
Si se suda mucho, conviene beber algo durante la clase (mejor si son bebidas isotónicas), para mantener la hidratación.
Por último, pero no menos importante, practicar las técnicas correctamente. Existe una forma correcta de pegar ciertas patadas, y para eso se vá al gimnasio, para aprenderla. Es mejor pegar patadas bien, aunque bajas, que no forzar la posición para que suban más alto, y hacerlas mal.
Esguinces
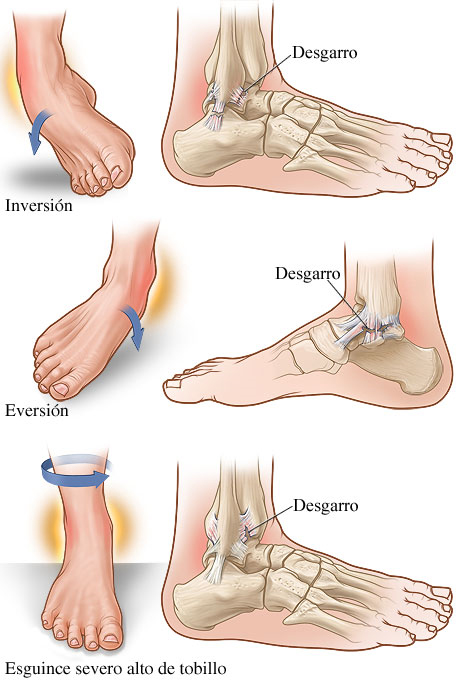 żQué es?
żQué es?Un esguince es la lesión de los ligamentos que unen los dos huesos que forman una articulación. Si la lesión es tan importante que el ligamento deja de poder sujetar los huesos en su posición y éstos se separan, se diagnostica una luxación.
La diferencia entre un esguince y una luxación es que en el primero la posición del hueso no varía, mientras que en la luxación los huesos se separan y esa separación mayor de lo normal puede observarse en una radiografía.
Cómo se produce
Esencialmente al forzar el límite máximo de movimiento de la articulación. Los mecanismos más habituales por los que se produce son:
- Los movimientos bruscos y excesivos, en los que se sobrepasa la amplitud de movimiento que permite la articulación, de forma que se distiende o desgarra el ligamento que mantiene unidos ambos huesos.
- Los accidentes, típicamente de coche, en los que se combinan movimientos extremos con fuerzas externas.
En algunas articulaciones, existen músculos potentes que fijan las articulaciones, contribuyendo a la labor de los ligamentos. Así pues, una musculatura potente y bien entrenada protege a los ligamentos, así si se exagera el movimiento se distiende antes el ligamento que el músculo, y su contracción refleja evita que la articulación exceda su límite máximo de movimiento.
La mayoría de los esguinces se producen en la columna cervical, pues es la parte más móvil de la columna vertebral y la que tiene una musculatura comparativamente menos potente.
Síntomas
Los ligamentos están inervados por fibras nerviosas, de forma que su distensión o desgarro produce dolor.
Un esguince, típicamente causa dolor local en la zona, a veces con dolor referido, con contractura muscular y limitación dolorosa del rango de movimiento. Después, un mecanismo neurológico puede desencadenar la inflamación.
Riesgos
Los esguinces en sí mismo suelen tener buen pronóstico y tienden a curarse espontáneamente.
La única posibilidad que empeora el pronóstico es que el esguince, al causar dolor, inflamación y contractura muscular, desencadene un episodio de dolor de espalda común que persista cuando el esguince ya se haya curado.
Diagnóstico
La historia clínica, valorando el antecedente y las características del dolor, y la exploración física, suelen ser suficientes. Por definición, la radiografía es normal.
El diagnóstico diferencial de "esguince" o "dolor por contractura muscular" a veces es difícil de realizar. Un mismo antecedente -sea un movimiento forzado o un accidente- puede desencadenar dolor por ambos mecanismos. Además, la contractura muscular puede aparecer para proteger el ligamento y evitar la lesión que constituiría un esguince, pero, al revés, la existencia del esguince puede también desencadenar contractura muscular.
En teoría, una ecografía o una resonancia magnética permitirían observar la lesión, pero en la práctica no suelen servir para diferenciar la lesión del ligamento de la del músculo o tendón.
Tratamiento
Antiguamente se prescribía reposo absoluto e inmovilización total, incluso con férulas de yeso, para dar tiempo a que el ligamento se reparara sin volver a lesionarlo con un nuevo movimiento excesivo. Como entonces también se prescribía reposo para el dolor de espalda común, no planteaba serios problemas la dificultad de diferenciar con precisión si el dolor se debía a un esguince o a una contractura muscular.
Sin embargo, el reposo absoluto ha demostrado ser ineficaz y contraproducente para el dolor de espalda. Por eso, cuando actualmente se sospecha la existencia de un esguince se usan mecanismos que impiden forzar el movimiento pero no fuerzan la inmovilidad absoluta, como collarines cervicales flexibles o semirrígidos.
El resto de las medidas son comunes con las del dolor de espalda común. Existen muchos tratamientos y los que han demostrado ser eficaces se combinan en una pauta progresiva.
En la fase aguda de un esguince suele ser suficiente usar fármacos o intervención neurorreflejoterápica si el dolor persiste pese a los fármacos durante más de 14 días.
Como la curación del esguince conlleva limitar la movilidad -aunque habitualmente sólo de forma relativa y no absoluta, y de manera transitoria- puede producir pérdida de fuerza o potencia muscular. Por eso, una vez curado el esguince, es conveniente hacer ejercicio evitando sólo aquéllos movimientos que eventualmente desencadenen o incrementen el dolor. En otra sección de este Web se muestran ejercicios para fomentar la potencia, resistencia o elasticidad de la musculatura de la espalda.
Parálisis Facial
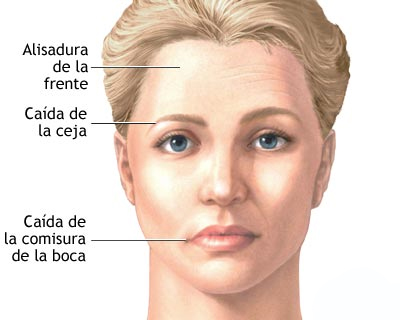 La parálisis facial de Bell esa de una lesión del nervio facial generalmente producida por un virus o por una enfermedad autoinmune.
La parálisis facial de Bell esa de una lesión del nervio facial generalmente producida por un virus o por una enfermedad autoinmune.Clínica
Puede ocurrir a cualquier edad, en cualquier sexo y en personas previamente sanas. El individuo puede notar en los días previos un dolor detrás de los pabellones auriculares, a veces con leve afectación del estado general. Puede notar, habitualmente sin síntomas previos, que no puede cerrar bien el ojo y que hace una "mueca" rara con la boca. A veces lo notan antes los demás que el propio enfermo. Generalmente la parálisis facial se instaura en el curso de horas a tres días. Algunas veces se puede notar un aumento de los sonidos en un oído o disminución del sabor. El ojo puede llorar al no poder parpadear de forma efectiva.
Diagnóstico
Siempre que una parálisis facial afecta al párpado, de forma que no puede cerrarlo completamente y a la boca, que está torcida, y no hay otros síntomas en el resto de cabeza y miembros, hay que pensar que se trata de una parálisis en el trayecto periférico del nervio facial. Estas parálisis casi siempre son esenciales (de origen desconocido).
Exploración
Mire si cierra el ojo. En la parálisis facial esencial (Bell) el ojo no se cierra o queda con cierre incompleto.
Intente cerrar los dientes con fuerza. En caso de parálisis verá como una comisura se contrae y la otra no. Se contrae justo la del lado que no cierra el ojo.
Indique la elevación de las cejas hacia arriba. El músculo de la frente no se contrae o lo hace poco.
Mire el conducto auditivo. Si hay vesículas se trata de una parálisis facial herpética (síndrome de Ramsay-Hunt). Tiene un tratamiento completamente diferente con Aciclovir.
Tratamiento
Un 70% de las parálisis faciales esenciales curan aceptablemente.
Con tratamiento con cortisona desde los primeros días las parálisis mejoran hasta un 90%.
No olvide el ojo. El párpado tiene una función protectora y extiende las lágrimas. Durante el día debe proteger el ojo con gafas de sol y sustituir el parpadeo con la mano. Por la noche debe ponerse pomada que humedezca el ojo y un parche de forma que evite la desecación y el riesgo de úlcera corneal.
Alteraciones Posturales de Columna
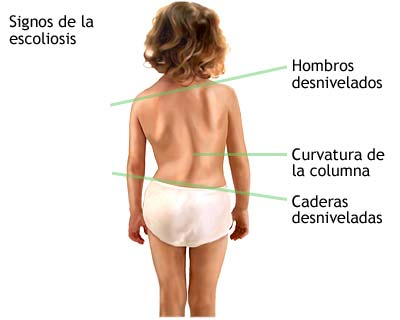 żQué es la escoliosis?
żQué es la escoliosis?El término escoliosis proviene de una palabra griega que significa "torcido". Si tienes escoliosis, no estas solo. Aproximadamente tres de cada cien personas tiene algún tipo de escoliosis, aunque para la gran mayoría no representa ningún problema. En una cantidad reducida de personas con escoliosis, la curva o desviación empeora con el crecimiento y es posible que necesiten un corsé o una operación para corregirla.
Alguien con escoliosis puede tener una espalda desviada en forma de "S" o de "C". Pude o no resultar perceptible por otras personas. Aunque las desviaciones leves no suelen provocar problemas, las desviaciones más marcadas pueden provocar malestar. La radiografía de la derecha sirve para hacerse una idea del aspecto que puede tener una escoliosis.
Nadie conoce la causa del tipo más común de escoliosis, denominada escoliosis idiopática. ("Idiopático" es una palabra curiosa que significa de causa desconocida). Los médicos saben que la escoliosis se da en las familias. De modo que, si uno de tus padres, una hermana o un hermano tiene escoliosis, tú también podrías tenerla.
La mayoría de tipos de escoliosis afectan más a las niñas que a los niños y las niñas con escoliosis son más propensas a requerir tratamiento.
------------------------------------
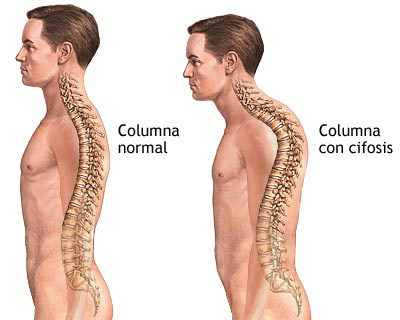 żQué es la cifosis?
żQué es la cifosis?La cifosis es una desviación anormal de la columna vertebral. O sea es la acentuación de una curvatura, normalmente de las vértebras de la parte superior semejante a una "joroba".
La Sociedad de Investigación de la Escoliosis (Scoliosis Reasearch Society) define la cifosis como una curvatura de la columna de 45 grados o mayor. La columna vertebral normal presenta una curvatura de 20 a 45 grados en la parte superior de la espalda.
La cifosis es una deformación de la columna vertebral y no debe confundirse con una mala postura.
Qué es la cifosis?
La cifosis afecta más a las mujeres que a los hombres.
Se debe principalmente a dos causas una puede ser congénita (presente al nacer) y la segunda es adquirida.
De la segunda causa destacan los siguientes factores: Problemas del metabolismo, condiciones neuromusculares, osteogénesis imperfecta ("enfermedad de los huesos quebradizos" - una condición que se caracteriza por la fractura de los huesos al aplicarles una fuerza mínima.)
Espina bífida, (Enfermedad de Scheuermann - una condición que provoca la curvatura hacia adelante de las vértebras de la parte superior de la espalda.)
No se conoce la causa de esta enfermedad y se observa con mayor frecuencia en las mujeres.
SÍNTOMAS
Cada individuo presenta los síntomas de manera diferente, pero por lo general los síntomas más frecuentes de la cifosis son los siguientes:
Diferencia en la altura de los hombros.
La cabeza está inclinada hacia delante en relación con el resto del cuerpo.
Diferencia en la altura o la posición de la escápula (omóplato).
Cuando se inclina hacia delante, la altura de la parte superior de la espalda es más alta de lo normal.
Tensión de los músculos de la parte posterior del muslo.
Por lo general la cifosis no se asocia con el dolor de espalda o dolor de piernas, ni cambios en los hábitos de evacuación intestinal o de la vejiga.
TRATAMIENTOS Y RECOMENDACIONES
Se lleva a cabo de la historia médica, el examen físico y estudios radiológicos.
Es importante investigar sobre el desarrollo del niño, dado que algunos tipos de cifosis están relacionados con otros trastornos neuromusculares.
Los retrasos del desarrollo pueden exigir una evaluación médica más exhaustiva.
Alteracion de Meniscos (Rodilla)
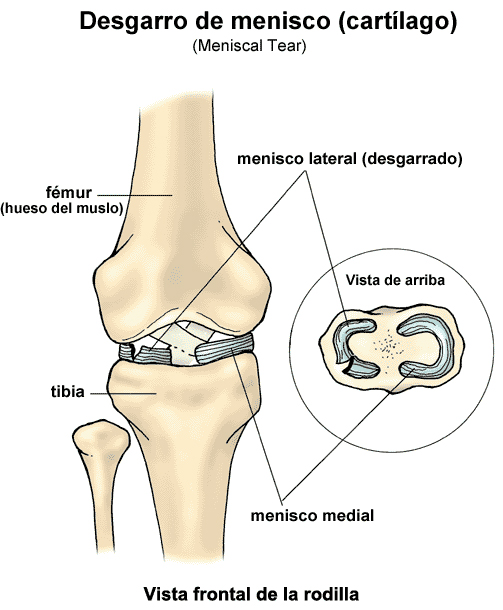 En cada rodilla hay dos láminas fibrocartilaginosas curvilíneas, situadas sobre los platillos tibiales: el interno o medio en forma de C más amplio, y el externo o lateral en forma de O más pequeño, triangulares al corte, constituyendo el lado periférico o capsular la parte gruesa y el ángulo que conforman los lados superior e inferior de la curvatura medía de los meniscos.
En cada rodilla hay dos láminas fibrocartilaginosas curvilíneas, situadas sobre los platillos tibiales: el interno o medio en forma de C más amplio, y el externo o lateral en forma de O más pequeño, triangulares al corte, constituyendo el lado periférico o capsular la parte gruesa y el ángulo que conforman los lados superior e inferior de la curvatura medía de los meniscos.Los meniscos tienen por función:
- Amortiguar el roce entre los cóndilos femorales y los platillos tibiales.
- Estabilizar ampliando la congruencia y acomodación de las superficies articulares.
- Distribucion de fuerzas y líquido sinovial.
Su función protectora y estabilizadora se percibe en la inestabilidad que producen muchas veces las meniscectomías y los procesos degenerativos de las superficies articulares subsecuentes.
Existen factores que predisponen la frecuencia de lesiones mensuales y son:
- Anormalidades del eje articular: gunus varo, valgo, flexus, etc.
- Inestabilidad articular por atrofia muscular y lesiones cápsulo-ligamentosas.
- Anomalías congénitas: menisco discoide, atrófico, en aro, etc.
Mecanismos de lesión meniscal
El menisco se lesiona esencialmente por un mecanismo ROTACIONAL, estando la rodilla del miembro apoyado en semiflexión. Esto explicaría porque el menisco medial se compromete con más frecuencia 5 a 7 veces más según estadísticas.
Estando la rodilla en semiflexión y con apoyo al producirse la rotación, el reborde del cóndilo femoral apoya directamente sobre el perímetro medial del menisco y lo hiende, sometiéndose así dicho menisco a dos fuerzas de dirección contraria, la periferia capsular traicionada por su adherencia en la cápsula más completa en el menisco medial y libre en el menisco externo que acompaña algo la fuerza dirección al de su cóndilo más pequeño.
Tanto las rupturas longitudinales y transversales del cuerpo meniscal se pueden suceder así:
Un aporte de la IRM y la ARTROSCOPIA, son las rupturas horizontales en que se involucrarían las alteraciones degenerativas de los meniscos.
Sin embargo, tanto la hiperextensión como la flexión extrema puede lesionar sobre todo las astas anteriores o posteriores de los meniscos, asimismo las bruscas posiciones en varo o valgo de la rodilla son causantes de desgarros meniscales, al que se pueden agregar si el trauma es intenso en valgo, la ruptura de los colaterales tibiales y el compromiso del platillo tibial externo "TRIADA FATAL DE O' DONOGHUE".
Tipos de lesión meniscal
Los artroscopistas proponen una nueva clasificación, de acuerdo a la frecuencia:
- Rupturas longitudinales verticales
- Rupturas horizontales primarias
Ruptura vertical radial (transversal u oblicua)
A cada una de estas rupturas, pueden agregarse rupturas secundarias causando un desprendimiento tipo flap o mamelon. Finalmente algunos compromisos deben ser clasificados como:
Misceláneas: al que pertenecen rupturas compuestas, degeneraciones parcelares o completas, deshilachamientos y desflecamientos de bordes libres, desgarros asociados, discoides, etc.
Fibromialgia
El síndrome de fibromialgia es una forma común de fatiga y dolor muscular generalizado que afecta a un 2 por ciento de la población de Estados Unidos, o 5 millones de personas. La palabra fibromialgia significa dolor en los músculos y en los tejidos que conectan los huesos, ligamentos y tendones. La causa de la fibromialgia se desconoce.
Es una afección que se caracteriza por dolor muscular generalizado y fatiga crónica.
Debe su nombre al persistente dolor en los músculos y los tejidos conjuntivos fibrosos (ligamentos y tendones).
Responde a una especie de Reumatismo NO articular.
Es cada vez más frecuente en nuestra sociedad occidental y de gran trascendencia femenina.
Aunque las personas con fibromialgia tienen dolores similares a los de una enfermedad de las articulaciones, la fibromialgia no produce inflamación, y por lo tanto no es una forma de artritis (la cual se caracteriza por la inflamación de las articulaciones). Más bien, la fibromialgia es una forma de reumatismo de los tejidos blandos.
El síndrome de fibromialgia no puede diagnosticarse a través de pruebas de laboratorio. Los resultados de radiografías, análisis de sangre y biopsias musculares son normales. Por lo tanto, el diagnóstico se basa en un examen clínico de los síntomas de una persona, el cual es llevado a cabo por un médico.
En 1990, el Colegio Americano de Reumatología (American College of Rheumatology), una asociación de aproximadamente 5,000 reumatólogos (especialistas en enfermedades musculoesqueletales y trastornos inmunológicos), desarrolló pautas para ayudar a los médicos a diagnosticar la fibromialgia. Según los criterios establecidos por el ACR, una persona tiene fibromialgia si presenta un historial de dolor generalizado durante un mínimo de tres meses, así como dolor en 11 o más de las 18 zonas específicas de puntos hipersensibles. (Fuente http://www.arthritis.org/)
El síndrome de la fibromialgia es una condición que afecta los neurotransmisores de los músculos ocasionando dolor crónico. Esta condición ocasiona dolores generalizados a través de todos los músculos, tendones y ligamentos del cuerpo. No es artritis, ni es lo que la artritis es para los huesos.
La definición oficial de fibromialgia se estableció como resultado de la Declaración de Copenhagen, la que reconoció el síndrome de fibromialgia oficialmente, en enero de 1993, para la Organización Mundial de la Salud. La define como una condición dolorosa, no articular, que envuelve los músculos, y es la causa más común de dolor musculoesqueletal crónico y generalizado.
El dolor ocasionado por la fibromialgia es impredecible. El dolor varía de día a día. Los pacientes que padecen de esta condición nunca pueden predecir como se sentirán al otro día. El dolor afecta varias partes del cuerpo, como lo hombros, la cadera, las piernas, los brazos y hasta los músculos de los ojos. El paciente tiene agotamiento, siempre se siente cansado y el dolor puede ser incapacitante.
El sueño, en los pacientes de fibromialgia, es tan liviano que nunca llega a dormirse lo suficientemente profundo como para descansar y restaurar su cuerpo. Presentan dificultad para dormir y quedarse dormidos. (Fuente http://www.fibromialgia.com)
Afecta principalmente a mujeres, entre los 20 y 40 años de edad, si bien su causa aún se desconoce, se ha visto que en situaciones de tensión, estrés, descanso inadecuado, accidentes laborales, exposición a climas fríos o húmedos, se desencadena el cuadro o se intensifica, estimulando los receptores nerviosos del dolor en forma crónica con el posterior desarrollo del cuadro de fibromialgia.
También puede presentarse posteriormente a enfermedades virales, que actúan como precipitantes.
Todos estos factores actuarían ocasionando una especie de disfunción en la regulación del dolor al alterar, a nivel del sistema nervioso, la transmisión neuronal.
Es una afección que se caracteriza por dolor muscular generalizado y fatiga crónica.
Debe su nombre al persistente dolor en los músculos y los tejidos conjuntivos fibrosos (ligamentos y tendones).
Responde a una especie de Reumatismo NO articular.
Es cada vez más frecuente en nuestra sociedad occidental y de gran trascendencia femenina.
Aunque las personas con fibromialgia tienen dolores similares a los de una enfermedad de las articulaciones, la fibromialgia no produce inflamación, y por lo tanto no es una forma de artritis (la cual se caracteriza por la inflamación de las articulaciones). Más bien, la fibromialgia es una forma de reumatismo de los tejidos blandos.
El síndrome de fibromialgia no puede diagnosticarse a través de pruebas de laboratorio. Los resultados de radiografías, análisis de sangre y biopsias musculares son normales. Por lo tanto, el diagnóstico se basa en un examen clínico de los síntomas de una persona, el cual es llevado a cabo por un médico.
En 1990, el Colegio Americano de Reumatología (American College of Rheumatology), una asociación de aproximadamente 5,000 reumatólogos (especialistas en enfermedades musculoesqueletales y trastornos inmunológicos), desarrolló pautas para ayudar a los médicos a diagnosticar la fibromialgia. Según los criterios establecidos por el ACR, una persona tiene fibromialgia si presenta un historial de dolor generalizado durante un mínimo de tres meses, así como dolor en 11 o más de las 18 zonas específicas de puntos hipersensibles. (Fuente http://www.arthritis.org/)
El síndrome de la fibromialgia es una condición que afecta los neurotransmisores de los músculos ocasionando dolor crónico. Esta condición ocasiona dolores generalizados a través de todos los músculos, tendones y ligamentos del cuerpo. No es artritis, ni es lo que la artritis es para los huesos.
La definición oficial de fibromialgia se estableció como resultado de la Declaración de Copenhagen, la que reconoció el síndrome de fibromialgia oficialmente, en enero de 1993, para la Organización Mundial de la Salud. La define como una condición dolorosa, no articular, que envuelve los músculos, y es la causa más común de dolor musculoesqueletal crónico y generalizado.
El dolor ocasionado por la fibromialgia es impredecible. El dolor varía de día a día. Los pacientes que padecen de esta condición nunca pueden predecir como se sentirán al otro día. El dolor afecta varias partes del cuerpo, como lo hombros, la cadera, las piernas, los brazos y hasta los músculos de los ojos. El paciente tiene agotamiento, siempre se siente cansado y el dolor puede ser incapacitante.
El sueño, en los pacientes de fibromialgia, es tan liviano que nunca llega a dormirse lo suficientemente profundo como para descansar y restaurar su cuerpo. Presentan dificultad para dormir y quedarse dormidos. (Fuente http://www.fibromialgia.com)
Afecta principalmente a mujeres, entre los 20 y 40 años de edad, si bien su causa aún se desconoce, se ha visto que en situaciones de tensión, estrés, descanso inadecuado, accidentes laborales, exposición a climas fríos o húmedos, se desencadena el cuadro o se intensifica, estimulando los receptores nerviosos del dolor en forma crónica con el posterior desarrollo del cuadro de fibromialgia.
También puede presentarse posteriormente a enfermedades virales, que actúan como precipitantes.
Todos estos factores actuarían ocasionando una especie de disfunción en la regulación del dolor al alterar, a nivel del sistema nervioso, la transmisión neuronal.
Contacto: contactenos@adelgace.cl
Celular: +569 7497 6497 / Santiago de Chile